- Carotidynia
is a controversial diagnosis (see: the
myth of carotidynia), which is based upon
clinical grounds. The International Headache
Society Classification Committee criteria for
the diagnosis of idiopathic carotidynia requires
at least one of the following overlying the
carotid artery: tenderness, swelling, or
increased pulsation. However, carotidynia seems
to be a common neck pain syndrome, first
described by Temple Fay in 1927.
-
- The pain is typically dull, throbbing,
continuous, and localized over the carotid
bifurcation, but may radiate to the ipsilateral
mandible, cheek, eye, or ear. Symptoms are
frequently aggravated by swallowing, chewing,
yawning and
contralateral head movements. The cardinal
physical finding is tenderness on palpation of
the carotid bulb, sometimes accompanied by
prominence or throbbing of the carotid pulse.
Several serious conditions should be
excluded(carotide
dissection). Most cases follow a
benign course.
-
- A correct diagnosis is usually achieved by
careful review of the history and physical
examination. Laboratory studies are obtained
primarily to exclude other causes.
-
- Carotidynia has an extensive differential
diagnosis, including such conditions as
pharyngitis, otitis, bruxism, temporomandibular
joint syndrome, neuralgia, myalgia,
Eagle's
syndrome, thyroiditis, aneurysm of the
carotid system and temporal arteritis.
-
- MR imaging of the neck helps to visualize
that patients had abnormal enhancing tissue
surrounding the symptomatic carotid artery
centered at the level of the distal common
carotid and carotid bifurcation. This tissue had
intermediate signal intensity on T1-weighted
images and showed marked enhancement. The
remaining visualized portions of the carotid
artery were normal. Normal flow voids are
present throughout the vessel, and the caliber
of the vessels is always within normal limits.
There is no evidence of intramural hematoma,
cervical lymphadenopathy, or atherosclerotic
disease of the vessel.
-
- Steroids and nonsteroidal anti-inflammatory
drugs have proved effective for the classic type
of carotidynia.
-
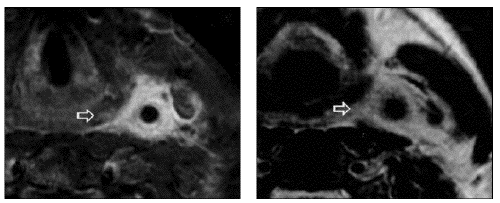 - left : fat-suppressed T1-weighted MR image
shows homogeneous enhancement of abnormal soft
tissue
- (arrow) infiltrating left carotid
sheath.
- right :axial T2-weighted MR image
corresponding to A shows increased signal
intensity in same region (arrow).
-
- La
carotidynie essentielle est un
diagnostic controversé (voir: the
myth of carotidynia), basé sur des
arguments cliniques. La classification des
céphalées, élaborée
par la Société Internationale de
recherche sur les céphalées,
propose, pour retenir ce diagnostic, la
présence d'au moins un des
critères suivants:
hypersensibilité localisée,
gonflement et augmentation des pulsations.
Néanmoins, la carotidynie semble
être un syndrome fréquent, dont la
première description a été
rapportée par Temple Fay en 1927.
-
- La douleur est typiquement pénible,
pulsatile, permanente, localisée à
la bifurcation carotidienne, mais peut irradier
vers la mandibule, la joue, l'oeil ou l'oreille.
Les symptômes sont fréquemment
majorés par la déglutition, la
mastication, les
bâillements
et les mouvements controlatéraux du cou.
Le signe clinique cardinal est la
sensibilité exagérée du
bulbe carotidien à la palpation, qui le
retrouve souvent gonflé,
proéminent avec accentuation des
pulsations visibles et palpables. D'autres
causes graves doivent être exclues
(dissection carotidienne). L'évolution
semble le plus souvent bénigne.
-
- Un diagnostic correct requiert un
interrogatoire précis tant des
antécédents que de la description
du trouble et une palpation fine. Les examens
complémentaires (imagerie) ont surtout
comme but d'éliminer les autres causes
graves.
-
- La liste des diagnostics
différentiels est longue: pharyngite,
otite, conséquences d'un bruxisme,
douleurs de l'articulation temporo-maxillaire,
syndrome d'Eagle, thyroïdite,
anévrisme et dissection de la carotide,
maladie de Horton.
-
- L'IRM du cou peut permettre de visualiser un
épaississement anormal de la paroi et des
tissus autour de la bifurcation carotidienne. La
circulation est toujours normale sans
rétrécissement du diamètre
du vaisseau, sans hématome
pariétal, ni plaque athéromateuse,
ni adénopathie.
-
- Superior
laryngeal neuralgia: carotidynia or just another
pain in the neck?
- O'Neill B, Aronson A, Pearson B, Nauss
L
- Headache
- 1982;22:6-9
-
- The
myth of carotidynia
- Biousse V, Bousser M.
- Neurology
- 1994;44:993-995
-
- Carotidynia:
a pain syndrome
- Hill LM, Hastings G
- J Fam Pract
- 1994;39:71 -75
-
- Atypical
facial neuralgia, a syndrome of vascular
pain
- Fay T.
- Ann Otol Rhinol Laryngol
- 1932; 41;
1030-1062
-
- Carotidynia.
- Sanghvi DA, Nakshiwala VB, Raut TP
- J Postgrad Med.
2019;65(4):249-250.
-
- Fay T. Atypical facial neuralgia. Arch
Neurol Psychiat.1927;18:309-315
- Buetow
MP, Delano MC. Carotidynia. AJR Am J
Roentgenol. 2001;177(4):947
- Burton
BS, Syms MJ, Petermann GW, Burgess LPA. MR
imaging of patients with carotidynia. AJNR
2000;21:766 -769
- Arning
C. Ultrasonography of Carotidynia. Am. J.
Neuroradiol. 2005; 26(1): 201 - 202.
-
- Carotidynia
- Abbasi A, Khan MAB.
- In:
StatPearls
- Treasure
Island (FL)
-
-
Carotidynia
(Fay Syndrome)
- Abbasi A, Khan MAB.
- StatPearls. Treasure Island (FL)
- July 31, 2020.
-
- Carotidynia, also known as Fay syndrome or
TIPIC syndrome, is a very rare vascular disorder
presenting with unilateral neck and facial pain.
Carotidynia is classified as an idiopathic neck
pain syndrome and is associated with point
tenderness over the bifurcation of the carotid
artery. Symptoms are made worse by head
movements, chewing, yawning, coughing, or
swallowing. Increased pulsations are noted in
the associated carotid artery. Carotidynia
presents mostly unilaterally; however, bilateral
cases have been reported. Patients report
self-limited episodes of neck pain, with each
episode lasting approximately 7 to 14 days. Most
patients experience a relapse of episodes every
1 to 6 months.
-
-
- La carotidynie, également connue sous
le nom de syndrome de Fay ou syndrome TIPIC, est
un trouble vasculaire très rare se
présentant avec une douleur
unilatérale au cou et au visage. La
carotidynie est classée comme un syndrome
cervical idiopathique et est associée
à une sensibilité ponctuelle
au-dessus de la bifurcation de l'artère
carotide. Les symptômes sont
aggravés par les mouvements de la
tête, la mastication, le bâillement,
la toux ou la déglutition. Des pulsations
accrues sont notées dans l'artère
carotide associée. La carotidynie se
présente principalement
unilatéralement ; cependant, des cas
bilatéraux ont été
signalés. Les patients rapportent des
épisodes de cervicalgies
auto-limités, chaque épisode
durant environ 7 à 14 jours. La plupart
des patients subissent une rechute
d'épisodes tous les 1 à 6 mois.
|


